 流行病学
流行病学
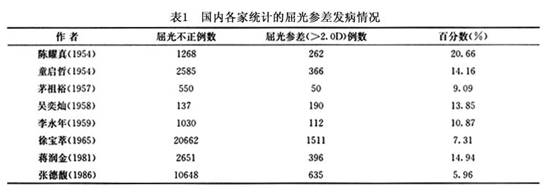
流行病学:关于屈光参差的发病率的统计报道较多,但由于生理性和病理性屈光参差的划分标准不统一,所以报道的发病率较为悬殊。有人统计了1199名屈光不正病例,两眼屈光度不同者占48.29%;还有人报道屈光参差两眼屈光度相差在2.0D以下者,在一般人群中约占50%,两眼屈光度相差在2.0D以上者仅为8%;国内各家报道的发病率也相差明显,有人统计了1268例屈光不正,其中约60%
近视者两眼屈光度差值不超过-1.0D;约80%
远视者两眼屈光度差值不超过+1.0D。以后有关屈光参差的统计报道较多。另外有作者在统计门诊验光病例时,在10648例屈光不正者中发现两眼屈光参差在±2.0D以上者635例,为就诊验光病例总数的5.96%(表1)。
由以上统计可知,轻度屈光参差相当普遍,但屈光参差在2.0D以上者也占一定比例。临床实践中,在
近视性屈光参差中的高度屈光参差者并非十分罕见,特别是一眼为正视或轻度
近视或
远视,而另一眼为高度
近视者,临床上时有发现。有时两眼相差度数可达相当高度。
 病因
病因
病因:可以引起屈光参差的因素主要包括:①发育因素:在眼的发育过程中,
远视的度数在不断减轻,而
近视的度数在不断发展,如果两眼的发展进度不同,就可能引起屈光参差;②双眼视功能的异常:屈光参差经常发生于斜视之后,主要是由于斜视影响或者说破坏了眼球正视化的过程,打断了双眼视功能的发育;③外伤和其他疾病亦可引起屈光参差:
上睑下垂患者屈光参差的发病率大约为55%,其他如眼睑
血管瘤、视网膜病变(
玻璃体积血等)、核性白内障等;④手术因素:一些手术可造成人为的屈光参差,如人工晶体的植入、角膜移植、RK术等。
按照其发病病因可以进行如下分类:遗传性(hereditary),包括先天性青光眼、
先天性白内障和一些导致眼睑闭合的疾病,如先天性动眼神经
麻痹、
上睑下垂等;获得性(acquired),包括外伤性、球内或球周占位性病变以及医源性因素,如单眼晶状体摘除后的
无晶状体眼、屈光手术、穿透性角膜移植等。
 临床表现
临床表现
临床表现:
1.轻度屈光参差可无任何症状。
2.单眼视 屈光参差超过一定程度,双眼单视功能被破坏。在视觉发育尚未成熟的阶段,为避免模糊物像的干扰,会不自主地对其采取抑制作用,患儿不是双眼单视,而是单眼单视,即只用视力较好的眼视物,另一眼则废弃不用。单眼视力无正常的深度觉和立体视觉。
3.
弱视 形成单眼视后,主视眼的视网膜不断受到正常的视觉刺激,并通过视路将视觉信息传递至视中枢形成视觉,其视功能可以得到正常发育。废用眼模糊不清的物像及其产生的信息被抑制,视中枢对该眼的视觉信息不发生反应,久之形成
弱视。一般情况下,发生
弱视眼的屈光不正程度要大于另一眼。大量资料表明,
远视性屈光参差
弱视发生率高。在儿童屈光参差性
弱视中,大部分为
远视性屈光参差。
弱视的程度与屈光参差发生的年龄有关,年龄越小,
弱视程度可能越严重。多数学者认为,
近视性屈光参差发生
弱视的可能性较小,因为
近视眼的
近视力多正常,同时,
近视性屈光参差的发生较晚,很少发生在视功能发育敏感期,即使
近视性屈光参差引起
弱视,程度也往往较轻。
4.斜视
弱视眼不一定伴有斜视,但如果该眼视功能长时间被抑制而废弃不用,则容易出现斜视。
5.交替视 发生在双眼视力均较好的病例,两眼均能注视目标,可交替使用两眼。另一种情况是患儿一眼为
近视,另一眼为正视或轻度
远视,会不自主地看近时用
近视眼,看远时用正视或
远视眼,形成交替使用双眼的规律。虽然每次只使用一只眼,但由于看远、看近时均不使用调节及集合,故可能无任何症状。
 治疗
治疗
治疗:屈光参差会严重影响视功能,破坏双眼单视,导致斜视、弱视发生,而且屈光参差发生年龄越小,对视功能的影响越严重。因此,对少年儿童的屈光参差要早期发现,充分矫正,尽早配镜,并坚持戴镜。
1.框架眼镜 框架眼镜矫正屈光参差有其自身的缺点。因为不同屈光度、不同轴位的球、柱镜片,会影响外界物体在视网膜的成像,对视觉产生干扰。人类视中枢对来自两眼的物像融合功能是有限度的,一般认为最大耐受相差限度为5%左右,如果两眼球镜片度数相差超过3.0D,或柱镜片度数相差超过1.5D,则两眼物像不能融合为一,从而产生复视。另外,如果屈光参差已经导致斜视发生,戴框架眼镜后会产生棱镜作用。镜片度数越大,棱镜作用越严重,配镜后可能引起严重不适,不能坚持配戴。人眼对屈光参差矫正眼镜干扰的耐受力个体差异较大,少年儿童的耐受力较成人强,即使屈光参差度数较大,也常常可以完全矫正。
对已经形成斜视、弱视的屈光参差,应先用镜片矫正弱视眼,配合遮盖健眼、刺激弱视眼等增视措施,提高弱视眼的矫正视力。若弱视眼的矫正视力已经正常或接近正常,斜视程度仍未改变时,应尽早手术矫正斜视,以消除矫正眼镜的棱镜作用。需要注意的是,斜视矫正后,屈光参差并未解决,仍需坚持配戴矫正眼镜。
2.角膜接触镜矫正 角膜接触镜贴附于角膜表面,对物体在视网膜成像的大小影响小,有利于矫正屈光参差。故对于屈光参差过大,无法用普通框架眼镜矫正的患者,可选择配戴角膜接触镜。
3.手术治疗 近年来有报道采用准分子激光自动角膜板层成形术和角膜表层镜片术等治疗儿童屈光参差,术后辅以其他增视治疗方法,可望取得一定疗效。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防